Nefrotický syndrom je společný u různých onemocnění a je klinickým obrazem charakterizovaným:
- přítomnost proteinů v moči (proteinurie), které se stávají pěnivými
- snížení množství bílkovin v krvi (dysplotémie s hypoalbuminemií)
- výskyt generalizovaného otoku (edému), zpočátku na úrovni obličeje, poté rozšířený na další tělesná místa, jako jsou nohy, kotníky a břicho
Často jsou také přítomni:
- Hyperlipidemie (hlavně zvýšení celkového cholesterolu nebo dokonce triglyceridémie)
- Hyperkoagulační schopnost krve: riziko tromboembolie
Aby bylo možné hovořit o nefrotickém syndromu, musí mít přítomnost proteinů v moči glomerulární původ, tj. Vyjádření závažné změny permeability glomerulární kapilární stěny.
Renální glomeruly a funkce ledvin
Nefron je funkční jednotka ledviny, což je nejmenší anatomická formace schopná plnit všechny funkce, jimiž je orgán zástupcem. Každý ze dvou miliónů nefronů, které jsou přítomny v každé ze dvou ledvin, je rozdělen do dvou složek:
- ledvinový korpus nebo Malpinghi (glomerulus + Bowmanova kapsle): zodpovědný za filtraci
- tubulární systém: zodpovědný za resorpci a sekreci
které provádějí tři základní procesy:
- filtrace: probíhá v glomerulu, vysoce specializovaném kapilárním systému, který umožňuje průchod všech malých molekul krve, což brání pouze průchodu větších proteinů a korpuskulárních prvků (červených, bílých a trombocytárních buněk). Větší proteiny neprocházejí fyzickými problémy, menší jsou odmítnuty přítomností negativních elektrických nábojů
- reabsorpce a sekrece: vyskytují se v tubulárním systému s cílem reabsorbovat nadměrně filtrované látky (např. glukózu, kterou si tělo nemůže dovolit ztratit močí) a zvýšit vylučování těch, které jsou filtrovány v moči. nedostatečný
V přítomnosti nefrotického syndromu dochází ke ztrátě selektivity glomerulární bariéry jak z hlediska molekulární velikosti, tak elektrického náboje: v důsledku toho dochází ke ztrátě významného množství proteinu močí.
příznaky
Edém je nejcharakterističtějším příznakem a klinickým příznakem nefrotického syndromu.
Subkutánní a měkké, zpočátku umístěné v periorbitální oblasti, zejména v dopoledních hodinách, edém má tendenci se rozšířit do dalších oblastí, jako je hřbet chodidel, presakrální oblast a břicho, nebo se zobecnit (anasarca) s ascitem a pleurálním výpotkem a nebo perikardiální. Vývoj edému je patrný prostřednictvím denního hodnocení tělesné hmotnosti: čím více se toto zvýšení zvyšuje, tím větší je akumulace tekutin v intersticiálních prostorech.
Přítomnost pěny v moči je příznakem proteinurie. Tmavé, čajově zbarvené nebo koka-cola uriny jsou typické pro nefritický syndrom, stav podobný předchozímu stavu, ale také charakterizovaný ztrátou červených krvinek v moči.
Ztráta proteinů v moči, zejména imunoglobulinů, může být spojena se zvýšenou náchylností k infekcím. Pacient se může cítit slabý, astenický, zdá se, že je kachektický pouze v těch nejzávažnějších a dnes vzácných případech.
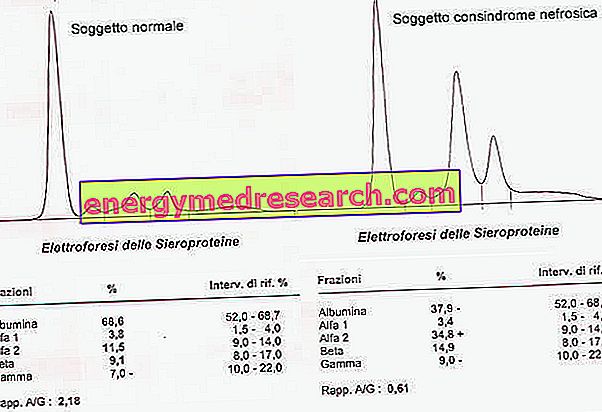
Elektroforéza sérových proteinů vykazuje kromě snížení albuminu také zvýšení globulinů α2 a globulinů.
Příčiny a klasifikace
V závislosti na jeho původu je nefrotický syndrom především rozlišován mezi primárním a sekundárním; v prvním případě jde o vyjádření onemocnění ledvin, ve druhé o systémové onemocnění nebo o to, že v každém případě se kromě ledvin účastní i jiné orgány.
Primární nebo primitivní formy nefrotického syndromu (diagnóza je histologická, a proto vyžaduje renální biopsii):
- Glomerulopatie při minimálním poranění
- Membránová glomerulonefritida
- Fokální segmentální glomeruloskleróza
- Membrano-proliferativní glomerulonefritida
Sekundární formy nefrotického syndromu:
- Metabolická onemocnění: diabetes mellitus; amyloidóza
- Imunitní onemocnění: systémový lupus erythematosus; Schonlein-Henochova purpura, Polyarteritis nodosa, Sjogrenův syndrom, Sarkoidóza
- Neoplazmy: leukémie, lymfomy, mnohočetný myelom; Karcinomy (plic, žaludek, tlustého střeva, prsu, ledvin); melanom
- Nephro-toxicita: soli zlata, penicilamin, nesteroidní protizánětlivé látky; Lithium, Heroin
- Alergeny: bodnutí hmyzem; Hadí skus; Antitoxinové sérum
- Infekční onemocnění
- Bakterie: postinfekční glomerulonefritida; z infikovaného zkratu; bakteriální endokarditida, lue
- Virová: hepatitida B a C, HIV, Epstein-Barr, Herpes zooster
- Protozoary: malárie
- Helminths: schistosomes, filarias
- Členové rodiny: Alportův syndrom, Fabryho choroba
- Jiní: Toxémie těhotenství (Pre-eklampsie); Maligní hypertenze
U malých dětí je nefrotický syndrom způsoben v 90% případů glomerulonefritidou s minimálním poškozením nebo fokální a segmentální glomerulosklerózou. Toto procento klesá na 50% u dětí starších 10 let.
U dospělých je nefrotický syndrom častěji způsoben membránovou glomerulonefritidou, po níž následuje fokální a segmentální glomeruloskleróza a glomerulonefritida při minimálním poranění. Asi 30% dospělých s nefrotickým syndromem má systémové onemocnění (diabetes mellitus, amyloidóza, systémový lupus erythematosus nebo novotvary, zejména tlustého střeva nebo plic).
V dětském věku je nefrotický syndrom častější u mužů, zatímco v dospělosti je incidence mezi oběma pohlavími jednotná.
Jak vznikají symptomy a komplikace nefrotického syndromu?
Zvýšená permeabilita stěny glomerulárních kapilár
↓
Přenos proteinu do moči (proteinurie)
↓
Snížení plazmatických proteinů (hypoproteinémie nebo hypoprotidemie nebo hypoalbuminemie)
_______________________ | _______________________
| Snížení onkotického nebo koloidně-osmotického krevního tlaku ↓ Vzhled uložených edémů + hypovolémie ↓ Snížení průtoku krve ledvinami ↓ Zvýšená sekrece reninu s aktivací systému renin-angiotensin a zvýšeným uvolňováním aldosteronu ↓ retence soli a vody a zhoršení edému + možná mírná hypertenze + zvýšení glomerulární filtrace ↓ opotřebení nefronů v důsledku funkčního přetížení | | Zvýšená kompenzační syntéza lipoproteinů v játrech + ztráta některých faktorů, které regulují metabolismus lipidů ↓ Hyperlipidemie (zvýšení plazmatických triglyceridů, hodnot LDL a VLDL) ↓ Lipidurie (zvýšená koncentrace lipidů v moči) + Zvýšené kardiovaskulární riziko při akcelerované ateroskleróze |
V přítomnosti nefrotického syndromu je hlavním proteinem nalezeným v moči albumin (selektivní proteinurie); jiné plazmatické proteiny (neselektivní proteinurie), jako je transferin, inhibitory koagulace a hormonální nosiče, však mohou být také přítomny v různé míře; Ztráta těchto prvků vysvětluje možné komplikace patologie (podvýživa, infekce, trombóza, anémie, slabost). Například v reakci na snížení plazmatických proteinů produkují játra velké množství fibrinogenu. Pokud k tomu přidáme renální ztrátu antitrombinu III a dalších antikoagulačních faktorů, objeví se obraz hyperkoagulability, který se často vyskytuje u nefrotického syndromu. Komplikace hyperkoagulability je možná i trombóza renální žíly, kromě celkového zvýšení kardiovaskulárního rizika. Místo toho ztráta transferinu usnadňuje anémii, zatímco snížení IgG a některých faktorů komplementu, jako je například Properdina, zvyšuje citlivost na infekce. Nedostatek globulinu, který váže kolekalciferol, vede ke změně metabolismu vitaminu D3 se sníženou absorpcí vápníku a sekundární hyperparatyreózy.
terapie
Volba terapie samozřejmě závisí na onemocnění, jehož důsledkem a expresí je nefrotický syndrom.
Obecně léčba zahrnuje podávání diuretik, které mohou být spojeny s infuzí lidského albuminu; tento přístup má za cíl snížit edém. Mezi léky, které jsou vhodné k potlačení proteinurie, připomínáme ACE inhibitory, zvláště indikované v případech nefrotického syndromu spojeného s hypertenzí. Možné změny metabolismu lipidů mohou být korigovány užíváním léků snižujících lipidy, jako jsou statiny. Zvýšení rizika trombózy může být korigováno použitím antikoagulačních léčiv. Pokud je nefrotický syndrom projevem zánětlivých onemocnění nebo autoimunitní etiologie, může mít pacient prospěch z imunosupresivních léčiv (cyklosporin) a steroidních protizánětlivých léčiv (kortikosteridy).
To je spojeno s klidem v lůžku, celkovým omezením příjmu tekutin, příjmem hyposodické a hypolipidické diety a zdržením se léků, které mohou zhoršit renální poškození spojené s nefrotickým syndromem (kontrastní látky, antibiotika a NSAID, jako je ibuprofen, naproxen a celekoxib).



