všeobecnost
Diabetická retinopatie je pozdní komplikací diabetu. Tento stav se ve skutečnosti obvykle vyskytuje po letech nástupu diabetické nemoci, zejména pokud není správně léčen.
Diabetická retinopatie obvykle postihuje obě oči. Zpočátku může onemocnění způsobit jen menší problémy s viděním nebo být asymptomatické, ale jeho progrese může způsobit slepotu, která v mnoha případech nemůže být zvrácena. Z tohoto důvodu se pacientům s diabetem doporučuje provést alespoň jednou ročně důkladné vyšetření očí, aby bylo možné sledovat průběh diabetické retinopatie. Pokud je onemocnění včas detekováno, může být účinně léčeno fotokoagulační laserovou terapií. Vzhledem k tomu, že se vyskytují symptomy diabetické retinopatie, může být obtížné zvládnout stav.
příčiny
Jak diabetes může poškodit sítnici
Sítnice je vrstva fotosenzitivních buněk, které lemují zadní část oka. Tato membrána je zodpovědná za přeměnu světelných podnětů na elektrické impulsy, které optický nerv přenáší do mozku. Aby sítnice fungovala efektivně, potřebuje neustálý přísun krve, který přijímá prostřednictvím sítě malých krevních cév.
Nekontrolovaná hyperglykémie může způsobit přechodné poruchy zraku a v průběhu času může poškodit krevní cévy zásobující sítnici. Tyto kapiláry začínají nalévat tekutiny a lipidy, což způsobuje edém (otok) a následnou ischemii sítnice. Tyto patologické jevy jsou typické pro neproliferativní diabetickou retinopatii (NPDR). Pokud jsou zanedbány oční problémy spojené s diabetem, může se tento stav rozvinout na proliferativní diabetickou retinopatii (PDR). To je charakterizováno růstem nových krevních cév (neovaskularizací), které mohou poškodit sítnici a způsobit její oddělení. Vysoká hladina glukózy v krvi může také mít důsledky na úrovni čočky: šedý zákal (opacity čočky) je podporován diabetem. Klíčovým faktorem pro prevenci diabetické retinopatie a její progrese je udržení krevní glukózy a krevního tlaku pod kontrolou, jakož i pravidelné oční vyšetření.
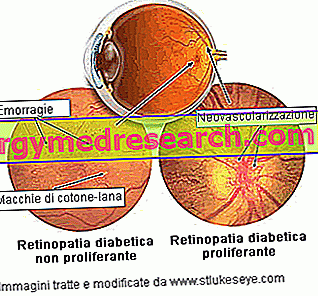
Neproliferativní diabetická retinopatie
Neproliferativní diabetická retinopatie (NPDR) představuje první a nejméně agresivní stadium onemocnění. NPDR je charakterizována přítomností mikroaneurysmů, krvácení, exsudátů a trombóz. Nejzávažnější komplikací je makulární edém. Někdy, depozita cholesterolu nebo jiných tuků z krve může infiltrovat sítnici (tvrdé exsudáty). První oční změny, které jsou reverzibilní a neohrožují centrální vidění, se někdy nazývají jednoduchá retinopatie nebo pozadí retinopatie.
Proliferující diabetická retinopatie.
Proliferující diabetická retinopatie (PDR) je nejzávažnější a nejzávažnější formou onemocnění: vyskytuje se zejména tehdy, když se mnoho krevních cév zásobujících sítnici uzavře, což vede k ischemii sítnice. Ve snaze dodávat dostatečné množství krve je stimulován růst nových retinálních kapilár (neovaskularizace); tyto neovasy jsou však abnormální, křehké a neposkytují povrch sítnice správnému průtoku krve.
Fáze onemocnění
Příznaky a symptomy diabetické retinopatie se postupně stávají závažnějšími, jak se stav vyvíjí v následujících fázích:
- Mírná neproliferativní diabetická retinopatie: v počátečních stadiích retinopatie je poškození omezeno na tvorbu drobných extroflexů (mikroaneurysm), způsobených oslabením stěn malých krevních cév sítnice. Ačkoli tyto mohou vylít tekutiny a krev, obvykle nemají vliv na vidění.
- Mírná neproliferativní retinopatie: když retinopatie progreduje, některé krevní cévy zásobující sítnici se zcela uzavřou, zatímco jiné se mohou rozšířit.
- Těžká neproliferativní retinopatie : vyšší počet krevních cév je uzavřen a výsledná ischemie sítnice zbavuje oblasti kyslíkové sítnice. Za účelem kompenzace této události začíná neovaskularizace ve snaze obnovit adekvátní zásobování krve nedostatečnými oblastmi sítnice. Nově vytvořené krevní cévy se však nevyvíjejí správně, jsou nestabilní a náchylné ke krvácení.
- Proliferativní retinopatie : na povrchu sítnice začínají růst nové abnormální krevní cévy. Nově vytvořené cévy jsou křehké a snadno se rozbijí, což také způsobuje krvácení, které může zaplnit zadní komoru oka obsazeného sklovcovým tělem (emovitreo). Postupem času může vypouštění krve nebo tekutin vést k tvorbě jizev, které mohou vést k vytažení sítnice z normální polohy. Tento patologický jev, známý jako odtržení trakční sítnice, může způsobit ztmavnutí zraku, krátkozrakost ("létající mouchy") a, pokud je neléčený, slepotu.
V každé fázi může krev nebo její tekutá část proudit do makuly, malé a vysoce citlivé části sítnice (makula umožňuje rozlišovat detaily během činností, jako je čtení nebo psaní). Akumulace tekutiny v této oblasti (známá jako makulární edém) může způsobit progresivní poškození nervových vláken a následné zhoršení vizuální funkce. Tento jev je jednou z nejčastějších příčin ztráty zraku u diabetických pacientů.
Rizikové faktory
Riziko vzniku diabetické retinopatie je spojeno s diabetes mellitus, a to jak typ 1 (inzulín-dependentní, ve kterém tělo neprodukuje inzulín), tak typ 2 (bez inzulínu).
Diabetes je chronické onemocnění, které ovlivňuje schopnost organismu účinně produkovat nebo používat inzulín k regulaci hladiny cukru v krvi. V jejím průběhu patologie zahrnuje četná zařízení (kardiovaskulární, renální, nervózní, končetiny dolních končetin atd.). Na oční úrovni mohou účinky diabetu ovlivnit čočku (šedý zákal) a sítnici. U diabetických pacientů je hladina glukózy v krvi, což je koncentrace glukózy v krvi, vyšší než normální. Ačkoli glukóza je životně důležitým zdrojem energie pro buňky, chronický vzestup hladiny cukru v krvi (nazývaný hyperglykémie) způsobuje poškození celého těla, včetně malých krevních cév, které dodávají oči.
Vývoj a závažnost diabetické retinopatie může ovlivnit několik faktorů, včetně:
- Trvání diabetu: riziko rozvoje diabetické retinopatie nebo postupující do její progrese se s časem zvyšuje. Po 15 letech má 80% symptomatických jedinců s diabetem 1. typu různý stupeň diabetické retinopatie. Po asi 19 letech může onemocnění představovat až 84% pacientů s diabetem 2. typu.
- Kontrola hladiny glukózy v krvi: diabetický pacient s perzistentní hyperglykémií má vyšší riziko vzniku této oční komplikace. Kontrola hladiny glukózy v krvi je jedním z klíčových faktorů, na jejichž základě lze provádět následující kroky: nižší hladiny glukózy v krvi mohou oddálit nástup a zpomalit progresi diabetické retinopatie.
- Krevní tlak: efektivní kontrola krevního tlaku snižuje riziko progredující retinopatie, což zabraňuje zhoršení zrakové ostrosti. Hypertenze poškozuje cévy a zvyšuje pravděpodobnost vzniku očních poruch. Přijetí opatření k prevenci vysokého krevního tlaku, jako je zastavení kouření a snížení množství soli ve stravě, proto může pomoci snížit riziko vzniku retinopatie.
- Hladiny lipidů v krvi (cholesterol a triglyceridy): zvýšené hladiny lipidů v krvi mohou vést na retinální úrovni k většímu hromadění exsudátů ak tvorbě depozitů tvořených fibrinem a lipidy (které unikají z dilatačních kapilár), jako důsledek edému sítnice. Tento stav je spojen s vyšším rizikem mírné ztráty zraku.
- Těhotenství: diabetická žena v těhotenství může představovat zvýšené riziko vzniku diabetické retinopatie. Pokud pacient již onemocněl, může postupovat. Tyto změny však mohou být po porodu zvráceny nebo nemusí dojít k dlouhodobému progresi onemocnění.
příznaky
Další informace: Symptomy Diabetická retinopatie
V počátečních stadiích diabetická retinopatie nezpůsobuje žádné známky včasného varování. Pacient proto nemusí být o této nemoci informován až do pozdějších stadií, protože změny ve vidění mohou být patrné pouze tehdy, když je sítnice vážně poškozena. V proliferativní fázi diabetické retinopatie může krvácení vyvolat snížené vidění a rozmazané vidění.
S postupujícím onemocněním mohou příznaky diabetické retinopatie zahrnovat:
- Vzhled malých mobilních těl (černé tečky, tmavé skvrny nebo pruhy), které kolísají v zorném poli (plováky);
- Rozmazání zraku;
- Redukce nočního vidění;
- Prázdné nebo tmavé oblasti v zorném poli;
- Obtížnost ve vnímání barev;
- Náhlé snížení zrakové ostrosti.
Diabetická retinopatie obvykle postihuje jak oči, tak - pokud není správně diagnostikována a léčena - může vyvolat slepotu. Proto je velmi důležité, aby byla diabetická retinopatie identifikována v raném stadiu, a pokud je to nutné, je stanoven vhodný terapeutický protokol. Cílem pečlivého sledování je snížit riziko ztráty zraku u lidí s diabetem.
Klinické příznaky neproliferativní diabetické retinopatie (NPDR) \ t
Neproliferativní diabetická retinopatie může způsobit:
- Mikroanalýzy: malé extrakce stěny kapilár sítnice, které často způsobují vylévání tekutin.
- Retinální krvácení: malé krevní skvrny umístěné v hlubších vrstvách sítnice.
- Tvrdé exsudáty: usazeniny cholesterolu nebo jiných plazmatických lipidů, které unikají z dilatačních kapilár az mikroaneurysmů (jsou spojeny s retinálním edémem).
- Makulární edém: otok makuly způsobený únikem tekutin z krevních cév do tloušťky sítnice. Makulární edém je nejčastější příčinou ztráty zrakové funkce u diabetu.
- Makulární ischemie: malé krevní cévy (kapiláry), které dodávají sítnici, mohou být blokovány. To určuje rozmazání vidění, protože makula již nedostává dostatek krve, aby fungovala správně.
Klinické příznaky a možné komplikace proliferativní diabetické retinopatie (PDR) \ t
PDR může způsobit závažnější ztrátu zraku než ne-proliferativní diabetická retinopatie, protože může ovlivnit centrální i periferní vidění:
- Vitreózní krvácení (emovitreo): nové krevní cévy mohou rozlit krev do sklivce (želatinová látka, která vyplňuje vnitřek oka), bránící světlu v dosažení sítnice. Pokud je krvácení omezené, pacient může vidět pouze několik tmavých skvrn nebo uvolněných těl. V závažných případech může krvácení zaplnit sklivcovou dutinu a zcela ohrozit vidění (pacient může vnímat pouze světlo a tmu). Emovitreo samotný obvykle nezpůsobuje trvalé ztráty zraku. Krev je ve skutečnosti obvykle reabsorbována během několika týdnů nebo měsíců a vidění může být obnoveno na předchozí úroveň (pokud nebyla makula poškozena).
- Detekce retinální trakce: abnormální krevní cévy spojené s diabetickou retinopatií stimulují růst jizevní tkáně, která může oddělit sítnici od její normální polohy. To by mohlo způsobit vidění plovoucích skvrn v zorném poli, záblesky světla nebo těžké ztráty zraku. Největší změna vizuální funkce může nastat, pokud se odchlípení sítnice týká makuly.
- Neovaskulární glaukom: jestliže je okludována řada cév sítnice, může se v přední části oka objevit neovaskularizace. V tomto stavu může dojít ke zvýšení tlaku v oku (glaukom) v důsledku změny normálního průtoku krve. Trvalá oční hypertenze může vážně poškodit optický nerv.
- Slepota. Pokročilá proliferativní diabetická retinopatie, glaukom nebo obojí může vést k úplné ztrátě zraku.
Diagnóza a léčba diabetické retinopatie »



