Spermiogram je laboratorní test zaměřený na studium semenných tekutin, který je stále považován za základní nástroj při hodnocení mužské fertility. Odpovědi dané spermiogramem na reprodukční schopnost nejsou definitivní, protože se jedná o studii in vitro, která nemusí odrážet chování semenné tekutiny v ženském reprodukčním systému. Studie spermiogramu je navíc spojena s jednou ejakulací a může se například stát, že v této konkrétní epizodě je počet spermií pouze příležitostně nižší než limity, které jsou považovány za normální, nebo že fertilizační kapacita je stále zachována. I přes tato omezení zůstává spermiogram důležitým testem první úrovně pro klasifikaci mužské neplodnosti.
Základní příspěvek pacienta k úspěchu spermiogramu
Aby byly výsledky spermiogramu spolehlivé, je nezbytné, aby zkouška splňovala některá základní pravidla. Vyžaduje zejména:
- úplnou abstinenci od sexuální aktivity nejméně tři dny a nejvýše pět dnů.
- Ejakulace získaná výhradně masturbací (vyhýbání se, pokud není uvedeno jinak, použití kondomu nebo techniky přerušeného koitusu).
- Před masturbací pokračujte s řádnou hygienou rukou a penisu.
- Zachyťte veškeré emise spermatu do sterilní nádoby; po ejakulaci vytlačte penis, aby se uvolnila veškerá sperma z uretry.
- Používejte vhodné a sterilní nádoby (obvykle se používají širokohrdlá močová pojiva, označená jménem vyšetřované osoby).
- Nádobu opatrně uzavřete, abyste zabránili náhodnému úniku vzorku během přepravy a dodávky.
- Po ejakulaci nechte vzorek zablokovat ve zkušební laboratoři během 30/60 minut, což šetří tepelné šoky (méně než 20 ° C a více než 40 ° C). Z těchto důvodů, pokud je to možné, by měl být odběr vzorků prováděn přímo v laboratoři.
- Oznamte zdravotnickým pracovníkům veškeré terapie a nemoci (zejména horečku) za poslední tři měsíce. Oznámte také případné ztráty vzorků během sběru nebo přepravy a jakékoli jiné porušení výše uvedených pravidel.
Co je to zkouška?
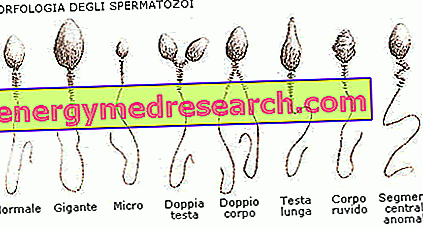
Během spermiogramu jsou studovány tři základní parametry semenné tekutiny: koncentrace (počet), pohyblivost (schopnost pohybu) a morfologie (tvar) spermií. Tyto tři charakteristiky ovlivňují schopnost hnojení stejného, tj. Schopnost jít nahoru děložním čípkem a dělohy do místa vaječné buňky, podstoupit kondenzaci (série transformací, které zvyšují její hnojivost), pronikají do vyzařované koruny, obětování s cílem podkopat odpor zona pellucida a umožnit, aby jednotlivé spermie prorazily jádro, kde sjednotí své genetické dědictví s genetickým dědictvím oocytů.
Výsledky spermiogramu
Světová zdravotnická organizace (WHO) považuje ejakulát za normální:
| parametr | Měrná jednotka | Referenční hodnoty |
| Ejakulovat objem | Milliliter (ml) | > 1, 5 ml |
| Spermie koncentrace | Miliony na mililitr (miliony / ml) | > 15 milionů / ml |
| Celkový počet spermií | milióny | > 39 milionů |
| Celková pohyblivost spermií | spermií | > 40% |
| Progresivní pohyblivost spermií | spermií | > 32% |
| Životnost spermií (životaschopné spermie) | spermií | > 58% |
| Spermatozoa s normální morfologií | spermií | > 4% |
Další referenční parametry: fruktóza:> 13 µmol / ejakulát; semenné pH: 7, 2-8, 0; bílé krvinky: méně než 1 milion / ml.
Poznámka: normální rozsahy se mohou lišit v závislosti na laboratorních zdrojích, a to i ve vztahu k bibliografickým zdrojům.
Možné výsledky spermiogramu:
- Normozoospermie: normální ejakulát podle referenčních hodnot.
- Astenozoospermie: změna motility spermií.
- Oligozoospermie (nebo jednoduše oligospermie): snížení počtu spermií.
- Cryptospermia: těžký nedostatek spermatu (nepřítomnost spermií v ejakulátu, ale přítomnost spermií v odstředěném).
- Azoospermie: nepřítomnost spermií v semenné tekutině.
- Teratozoospermie: změna morfologie spermií.
- Hypospermie nebo oligoposie nebo hypoposie: snížení objemu ejakulátu.
- Hyperposie: zvýšení objemu ejakulátu.
Oligoastenoteratozoospermia: změna všech proměnných.
Výsledky spermiogramu, s ohledem na předpoklad uvedený na začátku článku, musí být potvrzeny ve dvou následných vyšetřeních odebraných v intervalu mezi jedním týdnem a třemi měsíci. Třetí vzorek musí být odebrán nejméně po jedné čtvrtině od prvního spermiogramu, aby byla k dispozici zcela nová populace spermií pro analýzu (doba zrání samčích zárodečných buněk, následováno 10 dalšími testy). 15 dnů dozrávání epididymální tkáně). Tato poslední úvaha také vyžaduje, aby se za účelem ověření výsledků všech provedených terapií počkali nejméně tři měsíce po jejich zahájení před opakováním spermiogramu.