všeobecnost
Umělé oplodnění je lékařsky asistovaná procreation technika používaná v léčbě neplodnosti .
Metoda v podstatě zahrnuje umělé zavedení samčích semen do reprodukčního aparátu ženy.
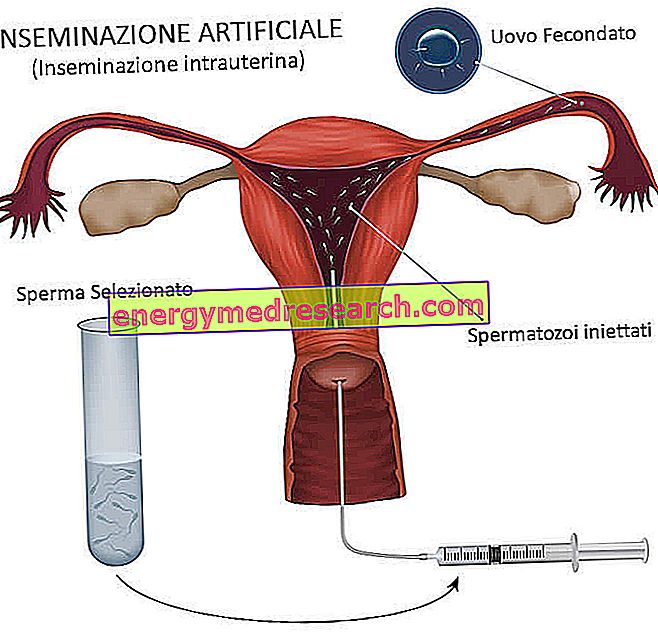
Umělé oplodnění se provádí v periovulačním období na spontánním cyklu nebo po mírné farmakologické stimulaci. Cílem je podpořit spontánní setkání dvou gamet (ženských oocytů a lidských spermií) v ženském těle.
Šance na otěhotnění se liší od 10% do 15% na pokus, v závislosti na základní patologii a věku pacienta.
co
Umělé oplodnění je technika první úrovně lékařsky asistované tvorby (MAP) . Tato metoda je proto jednou z nejjednodušších a nejméně invazivních terapeutických možností doporučených pro pár, který chce mít dítě, ale který nemůže spontánně podstoupit těhotenství.
poznámka
Podobně jako ostatní metody PMA, umělé oplodnění je indikováno lékaři jako součást průběhu léčby, v případech, kdy je zjištěna neplodnost alespoň jednoho ze dvou partnerů a neexistují žádné jiné účinné terapeutické metody k vyřešení tohoto stavu.,
Umělá inseminace jednoduše napodobuje přirozenou reprodukci: spermie, vybrané v laboratoři, jsou uměle uloženy v reprodukčním aparátu ženy, vedle ovulace. Setkání mužských gamet s oocytem a oplodnění se tedy obvykle odehrává uvnitř ženského genitálního aparátu.
Umělá inseminace je užitečná zejména tehdy, když spermie mají potíže s překonáváním pochvy a děložního hrdla v důsledku překážky nebo nedostatku množství nebo kvality spermií.
Umělé inseminační techniky
Metody provádění umělé inseminace se liší podle místa, kde je uložena semenná tekutina:
- Intrauterinní inseminace (IUI) : nejpoužívanější technika, při které jsou spermie zaváděny přímo do dělohy;
- Intracervikální inseminace (ICI) : spermie se zavádějí do cervikálního kanálu. Tato metoda je výhodná, pokud není možnost uložení spermií do vaginálních oblouků.
- Intraperitoneální inseminace (IPI) : spočívá v inokulaci semenné tekutiny v Douglasově šňůře (mezi konečníkem a zadní stěnou dělohy). Tato technika není široce používána, protože většinou předurčuje k vývoji protilátek proti spermiím.
- Inseminace v tubách (ITI) : provádí se, pokud je ženská trubice v perfektním stavu a když jiné techniky nebyly úspěšné. Pomocí katétru a za stálého vedení ultrazvuku se semenná tekutina zavádí do zkumavek, přirozeného místa setkání mezi spermatozoa a oocyty.
V závislosti na partnerovi lze umělou inseminaci odlišit na:
- Umělé manželské inseminace (IAC) nebo homologní: zahrnuje použití homologních gamet, které pocházejí ze složek páru. Tento postup může být užitečný v případech sotva snížené mužské fertility (celková koncentrace spermií nebo jejich počet s vysokou pohyblivostí mírně pod normální hodnotou) a v nepřítomnosti tubální okluze u žen.
- Umělé oplodnění dárce (IAD) nebo heterologní: předpokládá použití spermií pocházejících z banky semen; tento způsob je vhodný, když charakteristiky semenné tekutiny jsou takové, že zcela narušují reprodukční funkčnost.
Když je indikováno
Umělé oplodnění je zvažováno, když cílené sexuální vztahy (to je, během dnů pravděpodobného ovulace) a / nebo ovariální stimulace s drogami být spojován s opakovanými neúspěchy.
Umělá inseminace je indikována v případě:
- Sterilita neznámého původu (tj. Která nemůže být připsána konkrétní příčině);
- Cervikální nebo tubální faktory (anatomické a / nebo funkční změny děložního čípku, hlenu děložního čípku nebo jednoho nebo obou vejcovodů);
- Mírné až střední změny některých parametrů semenné tekutiny, takže spermie mají potíže s dosažením dělohy;
- Obtížnost coital nebo překážky sexuálního aktu (jako například v případě, kdy žena trpí vaginismus nebo mužský partner byl podroben vazektomii nebo zjevné opakující se epizody impotence).
Umělá inseminace může kompenzovat abnormality samčích semen, protože příprava vzorku před zákrokem pomáhá oddělit vitální spermie a zachovanou motilitu od těch, které mají nižší kvalitu.
Umělé oplodnění může být také použito, pokud mužský partner trpí:
- Retrográdní ejakulace (uvnitř močového měchýře) způsobené operací prostaty;
- Některé patologie genitálního traktu, jako v případě hypospadie, ve kterých je obtížné nebo nemožné mít úplný sexuální vztah.
U žen je umělá inseminace indikována v přítomnosti:
- Mírná endometrióza;
- Poruchy ovulace;
- Imunologické faktory (např. Vývoj protilátek proti spermiím).
požadavky
V rámci léčby neplodnosti lékař před zahájením tohoto přístupu ověří, zda existují následující podmínky:
- Tubální patricie ;
- Absence infekcí v mužském a ženském genitálním traktu;
- Přijatelná kvalita (pohyb a morfologie) a počet spermií .
Ve skutečnosti je pro úspěch umělé inseminace nezbytné, aby oligo-astenospermie byla mírná nebo střední a tubální funkce byla zachována (alespoň monolaterálně).
Jak se to stane
Umělá inseminace je technika, která podporuje léčbu, která respektuje normální stadia reprodukčních procesů. Technika je ambulantní, minimálně invazivní a ne bolestivá.
Stimulace ovulace
Umělá inseminace může být prováděna na spontánním cyklu nebo se stimulací ovulace podáváním léčiv (obvykle rekombinantních gonadotropinů) od druhého nebo třetího dne od začátku menstruačního cyklu.
Cílem je navodit vaječníky k produkci více než jednoho folikulu a dosáhnout současného zrání 2-3 vaječných buněk, aby se zvýšila možnost, že alespoň jeden z nich je oplodněn.
Ultrazvukové monitorování ovulace, prováděné v průběhu terapie, umožňuje modifikovat dávku léků pro optimalizaci odpovědi vaječníků.
Na základě velikosti folikulů a tloušťky sliznice dělohy je možné předpovědět dobu ovulace aktuálního cyklu.
Obvykle, jakmile dva nebo tři folikuly dosáhnou určitých rozměrů (asi 18 mm), je ovulace indukována injekcí lidského choriového gonadotropinu (hCG), aby bylo možné využít nejvhodnějšího okamžiku inseminace.
Příprava semenné tekutiny
Semenná tekutina nezbytná pro umělé oplodnění se získá masturbací po 2 až 5 dnech abstinence (za účelem zvýšení hladiny spermií) nebo punkcí vas deferens.
Takto získaný vzorek se v laboratoři podrobí speciálnímu preparátu, to znamená, že se zpracovává tak, aby se mobilní spermie vybraly a koncentrovaly v dostatečném objemu.
inseminace
Den umělé inseminace je stanoven 36 hodin po podání hCG. Semenná tekutina partnera nebo dárce, která byla dříve vyšetřena a vybrána, je propuštěna do reprodukčního systému pacienta (na základě metody: děložní dutina, cervikální kanál nebo trubice), prostřednictvím tenkého katétru.
Je to jednoduchý, bezbolestný proces a velmi podobný gynekologickému vyšetření.
Po 14 dnech od inseminace se provede plazmatická dávka β-hCG, aby se ověřilo, zda bylo těhotenství úspěšně prokázáno.
příprava
Během hormonální léčby se provádějí ultrazvukové kontroly a hormonální dávky, které sledují průběh ovulace.
Předběžné zkoušky
Pokud se pár nedaří navzdory cílenému pohlavnímu styku prokreaci, během 12-24 měsíců, je nutné z klinického hlediska zkoumat příčiny vzniku obtíží.
Před provedením umělé inseminace se lékař setkává s oběma pacienty a sestavuje lékařskou anamnézu na základě jejich lékařské historie; následně předepisuje řadu specifických testů, které vylučují přítomnost hormonálních dysfunkcí, patologií ovlivňujících dělohu a zkumavek, abnormalit semenných tekutin a podobně.
| Pro pár | Pro toho muže | Pro ženu |
|
|
|
Nelze-li zvládnout stavy farmakologickými a / nebo chirurgickými zákroky, je-li plození nemožné nebo v každém případě je pravděpodobnost zahájení těhotenství vzdálená, může být indikováno využití lékařsky asistovaného rozmnožování.
Na základě příčiny neplodnosti může specialista PMA centra doporučit umělé oplodnění nebo jiný postup, který je vhodnější pro profil páru.
Rizika a možné komplikace
Umělé oplodnění obvykle probíhá bez komplikací a nezahrnuje bolestivé manévry.
Rizika jsou omezená, ale reakce na léky vyvolávající ovulaci musí být sledována ultrazvukem vaječníků a / nebo hormonálních dávek. V případě nadměrného počtu folikulů je ve skutečnosti nutné léčbu přerušit včas, protože pacient by mohl vyvinout následující následky:
- Mnohočetné těhotenství;
- Ovariální hyperstimulační syndrom.
Mezi rizika spojená s umělou inseminací patří také:
- potraty;
- Mimoděložní těhotenství.
Komplikace, které mohou vzniknout z této techniky, jsou:
- infekce;
- Alergie na složky semenného praní;
- Imunologické reakce (vývoj protilátek proti spermiím).
Úspěšnost
Umělé oplodnění je spojeno s dobrými výsledky. Šance na zahájení těhotenství s touto technikou jsou 10-15% na léčebný cyklus.
Úspěšnost této techniky se liší podle:
- Příčiny neplodnosti přítomné v páru;
- Věk pacienta;
- Kvalitativní a kvantitativní charakteristiky semenné tekutiny;
- Provedený typ farmakologické stimulace.
Obecně platí, že pokud se po 3 až 4 cyklech umělého oplodnění nedojde k koncepci, je vhodné případ přehodnotit a přejít k dalším, sofistikovanějším postupům, jako je oplodnění in vitro.